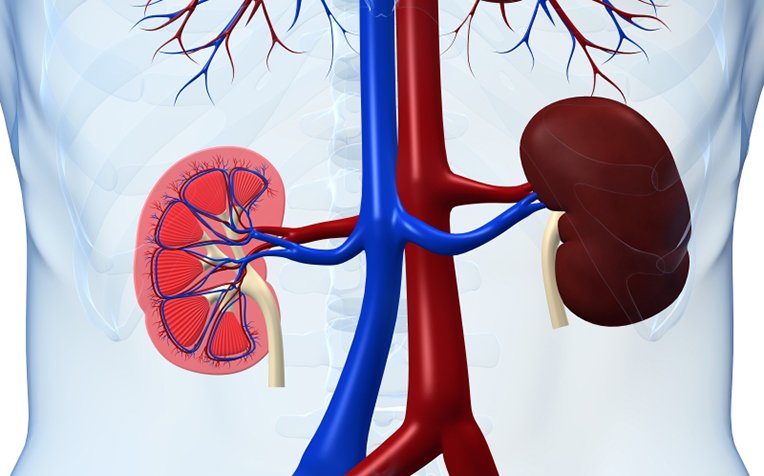
Гломерулонефрит -Почки состоят из паренхим (ткань почек, где фильтруется моча) и тазо-чашечной системы, которая собирает мочу и перебрасывает в мочеточник.
Паренхима содержит множество капиллярных клубочков (гломерулов), с помощью которых всасывается жидкая часть крови.
Последняя перерабатывается и превращается в мочу. Суть процесса такова: диаметр пор клубочков настолько мала, что не пропускает эритроциты и белки, но пропускает окончательные продукты, существующие в плазме, которые образовались в результате обмена веществ.
Из-за многократного и длительного контакта с инфекциями иммунная система организма может не понять что происходит и действовать против клеток, существующих в почечных клубочках. В результате этого в почках развивается воспаление аутоиммунной природы, которая повреждает почечные клубочки-систему,
переводящую вредные остатки из организма в почки. В стенках почечных клубочков образуются поры, куда проникают эритроциты и белки. Именно в это время появляется в моче белки (протеинурия) и кровь (гематурия). Это заболевание называется гломерулонефрит (греч.nephros – почка, лат. glomerulus-клубочки). Следовательно, гломерулонефрит- диффузное иммунное воспаление почечных клубочков.
Гломерулонефрит может быть и острым и хроническим. Иногда это последнее осложнение острой формы, а иногда и первичное.
Причины.
Острый гломерулонефрит может развиться после инфекционной болезни. В основном эта инфекция стрептококковая ( например, ангина, тонзиллит, скарлатина), сравнительно редко-бактериальной, вирусной, паразитарной природы. Еще более редко гломерулонефрит развивается в результате аллергической реакции после введения вакцины или лекарства, пищи, пыли или других веществ. Большую роль играет и простуда.Последние исследования выявили тесную связь между гломерулонефритом и гипертонией.
Если через 1-3 недели после перенесенной ангины, воспаления легких, тонзиллита или других инфекционных болезней начались головные боли, поднялась температура, повысилось артериальное давление и появились симптомы гипертонии, то возможно мы имеем дело с гломерулонефритом. Также надо отметить, что из-за нарушения системы фильтрации в почках, меняется режим выделения жидкости из организма, что вызывает отеки и может стать причиной сердечной астмы и отека легких. При остром гломерулонефрите нередко уменьшается выделение мочи, развивается гематурия моча становится светло красного цвета(будто помыли в этой воде мясо). Возможно появление боли в области живота и поясницы и развитие рвоты.
Критерий диагностики стафилококкового гломерулонефрита :
-связь между стрептококковой инфекцией и выявлением заболевания;
-микро или макрогематурия-кровь в моче (без гематурии это заболевание крайне редко встречается. В этом случае диагноз ставится на основании биопсии почки);
-протеинурия-существование белков в моче;
-отек- вначале заболевания отекают лицо, веки, руки, отеки увеличиваются и распространяются на нижние конечности, у детей может развиться асцит;
-повышение артериального давления;
-Олигурия (уменьшение выделения мочи), анурия (прекращение выделения мочи).
При хроническом гломерулонефрите симптомы значительно слабо выражены и незаметны.
Это заболевание может длиться годы, но без лечения прогноз очень неблагоприятный-болезнь может привести к почечной или сердечной недостаточности.
Все, кому ставится диагноз хронического гломерулонефрита, должны знать: это заболевание имеет иммунный характер длительное течение и повреждает обе почки. При хроническом гломерулонефрите функция почек постепенно нарушается. Эта пара органов не справляется со своим основным назначением-освобождением организма от лишней жидкости и продуктов.
Любой воспалительный процесс, протекающий в организме, в том числе-гломерулонефрит, вызывает склероз тканей: на ткани почки, где иммунное воспаление протекает тяжело,появляются такие же шрамы, как и на рубцах. склерозированная ткань не работает, восстановить ее невозможно.
Диагностика.
Для уточнения диагностики нужно провести общий анализ мочи и крови, внимательно посмотреть на наличие белков, эритроцитов или лейкоцитов в моче. Решающий метод диагностики — биопсия почки.
Лечение. Лечение острого и хронического гломерулонефрита комплексное и подразумевает:
1)особенный режим физической нагрузки-2-3 недели постельного режима при активной фазе и ограничение физической активности в период ремиссии;
2) диетотерапию, основные принципы которого:
-удаление из пищевого рациона аллергенов;
-ограничение количества белков;
-ограничение продуктов, содержащих натрий (диета без соли), так как этот элемент вызывает отеки и является одним из факторов гипертонии;
-обогащение рациона продуктами,содержащими калий (это нужно, чтобы избежать гипокалиемии, которая характерна для кортикостероидной терапии);
3) симптоматическую терапию с использованием диуретиков, гипотензивных и других препаратов;
4) активное воздействие препаратами на разные кольца иммунной реакции, которые вызвали повреждение клубочков почки. Например, антибиотики в течение 2-3 недель подавляет антигенный компонент, иммунодепрессивные средства — препятствуют выработке антител, а антикоагулянты и антиагреганты агрегацию тромбоцитов.
Иммунодепрессанты часто вызывают обратный эффект, поэтому при их назначении необходимо точно выполнять предписания врача.
Иммунодепрессанты назначаются только тогда, когда другой тип лечения неэффективен.
очегонные обычно назначаются на 5-7 дней, но при резистентных отеках к диете без соли, длительность их приема растет.
Для лучшей эффективности назначаются разные комбинации мочегонных средств.
Гипотензивные средства применяют тогда, когда диета без соли неэффективна или на лицо недостаточный эффект.
Профилактика.
Если человеку поставили диагноз хронического гломерулонефрита, ему запрещены длительные командировки, ночное дежурство, работа с токсичными и другими вредными продуктами. Высокие показатели артериального давления указывают на опасность развития хронической недостаточности почек. Чтобы избежать гломерулонефрит нужно своевременно и правильно лечить инфекционные заболевания (особенно-тонзиллит).